Durante milenios, el hombre no encontró explicación racional a esta enfermedad, lo que no significa que cejara en los intentos por entender qué ocurría. Hace 5 000 años en Egipto, eran temidos los estremecimientos excesivos pro- vocados por heridas en la cabeza ya que se consideraba una enfermedad en- viada por los dioses e incluso llegaron a usar la trepanación del cráneo para tratar el misterioso mal. En Babilonia 2 000 años después se escribió sobre lápidas de piedra el “Sakiku” considerado el más antiguo texto de medicina que se conserva en el mundo, donde se describe el “antashube” como enfermedad provocada por la invasión del cuerpo por los demonios y se detallan distintos tipos de crisis y manifestaciones psíquicas concomitantes. Alrededor de 3 siglos después el rey Hammurabi promulgó que era obligatorio devolver al dueño el dinero invertido en la compra de un esclavo si se descubría que este padecía de dicha enfermedad, ya que esto depreciaba totalmente su valor.
El “Talmud”, libro sagrado entre los judíos vincula la aparición de la epilepsia con el coito realizado en “condiciones extrañas”, lo cual motivó la prohibición de los matrimonios entre pacientes como regla higiénico-profiláctica. En las cruentas guerras libradas en la antigüedad, eran frecuentes los traumatismos craneales en los soldados que participaban en las batallas y, en consecuencia, aparecían diferentes y fuertes síntomas. Entre los griegos fueron considerados seres poseídos o afectados por el morbo sacro (enfermedad sagrada) y se dio una connotación “demoníaca” para unos y para otros la de furia divina. Ya en esa época la asociación entre epilepsia y alteraciones psíquicas fue avizorada por Herodoto (484-420 a.n.e.), quien aseguró que “…. no es improbable que si el cuerpo sufre de una gran enfermedad, la mente no esté bien tampoco”.

Hipócrates
Con posterioridad Hipócrates (460-377 a.n.e.) planteó que esta enfermedad no era “…..ni más divina ni más sagrada que las demás enfermedades…”, desalojó a estos enfermos de los templos de Esculapio, donde permanecían recluidos y les indicó tratamiento médico. Sin embargo la terapia que se recomendaba no trascendía las concepciones mágicas de la época. La castración como recurso higiénico-terapéutico, basado en la observación hebrea de que el orgasmo remeda un ataque epiléptico, los vomitivos o catárticos para contribuir a la expulsión de los demonios y la trepanación del cráneo, recurso proveniente del antiguo Egipto para ayudar al espíritu causante de la enfermedad a encontrar una salida para abandonar el cuerpo del enfermo. Galeno (131-201 n.e.) fue el primero en llegar a la conclusión de que la epilepsia era una afección idiopática del cerebro y describió las convulsiones generalizadas a intervalos. De esta forma la concepción acerca de la epilepsia de aquella época retomó el cauce científico en esa civilización.
Entre los romanos la epilepsia fue llamada morbus comicialis ya que incluso los comicios, expresión suprema de la llamada democracia postulada por ellos, podían suspenderse si en días previos a su realización alguna persona sufría una convulsión. Se interpretaba como una señal de los dioses dirigida a evitar las desgracias. La enfermedad se consideraba impura y contagiosa por lo que nadie se acercaba a un enfermo aquejado de ese mal. Con el adveni- miento del cristianismo se reforzó la concepción demonológica de la epilepsia. En Los Evangelios, por ejemplo, se describen escenas donde una persona se “sacude” con violencia, echa “espumarajos” por la boca y “cruje” los dientes. Esas características corresponden a una crisis epiléptica de tipo tónico-clónico (gran mal). En las Sagradas Escrituras se asegura que se debe a la posesión por un espíritu “mudo” y “sordo”, que solo al ser reprendido por Jesús es expul- sado del cuerpo (Mc. 9, 14-29).
Durante el periodo Medieval la epilepsia fue interpretada como un conjuro diabólico y el enfermo muchas veces fue juzgado por los tribunales de la Santa Inquisición y condenado a la hoguera como única vía para purificar su alma. Los pacientes fueron tratados con amuletos y exorcismo para combatir el lla- mado maleficio, incluso se aislaban de su entorno socio-familiar por el presunto carácter contagioso de dicha enfermedad. Las crisis de epilepsia eran consideradas como una posesión demoníaca del cuerpo y los enfermos eran perseguidos, martirizados y exorcizados para expulsar el demonio que se suponía tenían dentro. Se reconocía a un grupo de santos del Panteón Católico como protec- tores: San Juan Bautista, Santa Bibiana y San Valentín. En el siglo XI, las peregrinaciones a Santiago de Compostela eran consideradas curativas en el caso de la epilepsia.
Las “cacerías de brujas” de la época provocaron innumerables crímenes, a pesar de que personalidades religiosas como el sacerdote Tomás de Aquino (1225-1774), condenó enérgicamente el uso de dichos procedimientos crueles e inhumanos y, en su lugar, se recomendó el estudio de la epilepsia desde el punto de vista médico.

Paracelso
El Renacimiento, marcado por su concepción humanista, pretendió borrar muchos años de ignorancia. La figura de Paracelso (1493-1541), conocido por su enfoque experimental y humanista de la medicina, desempeña un papel decisivo en el rescate de la dignidad del paciente. Las ciencias médicas comenzaron a desarrollarse progresivamente y retomaron los conocimientos aportados por escritos antiguos acerca de la epilepsia. El hombre fue considerado como punto focal de toda actividad humana. Se destacó la importancia de la relación emocional médico-paciente con base en el principio ético-humanista de que “el fundamento supremo de la medicina es el amor.” Se postuló que la epilepsia era de origen cerebral y se practicaba la craneotomía seguida de la cauterización como terapia de la duramadre (capa meníngea que envuelve al cerebro). Aún así, las personas con epilepsia seguían siendo marcadas como poseídas por los demonios.
En el siglo XIX, con el surgimiento de la Neurología como especialidad independiente de la Psiquiatría se abandonó la idea de que la epilepsia era causada por una posesión demoníaca y se aceptó que se producía por una lesión orgánica en el sistema nervioso central. En esa etapa aparecen las primeras clasificaciones de las crisis y las lesiones que la originan y en 1873, el neurólogo inglés John Hughlings Jackson, definió la epilepsia como descargas ocasionales, súbitas, excesivas, rápidas y locales de la materia gris.
También en el siglo XX las investigaciones neurofisiológicas e imaginográficas han sido especialmente relevantes. Se registraron notables avances en cuanto al estudio, diagnóstico y tratamiento a los pacientes con epilepsia y proliferaron los estudios para establecer las tasas de prevalencia o incidencia de trastornos psíquicos, deterioro intelectual y factores psicosociales adversos. Los estudios se han encaminado a buscar el origen de las crisis y a mejorar la calidad de vida de estos pacientes. Pero los mitos que se asocian a la epilepsia se mantienen aún vigentes. En el actual siglo se continúa prestando atención al estudio de la significación de los eventos subjetivos para los fenómenos neurofisiológicos que caracterizan esta enfermedad.
A pesar de haberse desarrollado toda una serie de avances como la electroencefalografía, la tomografía axial computarizada, la resonancia magnética nuclear, la tomografía por emisión de positrones y otras técnicas tanto imaginográficas como neurofisiológicas, neuropsicológicas y neuroquirúrgicas y de que el tratamiento farmacológico facilite el control de las crisis en la ma- yoría de los enfermos, todavía persiste cierto rechazo social hacia el paciente con epilepsia. De poco valen argumentos como que verdaderos genios de las artes, la ciencia y la política la hayan padecido; continúan vigentes los prejuicios con respecto a la epilepsia.
Tal es la fuerza de ese estigma milenario, que esta afección ha llegado a ser identificada con la esencia íntima del hombre y consecuentemente muchas veces se ha olvidado que la enfermedad debe ser vista como un accidente desafortunado en la vida de una persona, como una condición que se tiene. Ese estigma ha sido llevado a legislaciones prohibitivas. Hasta hace apenas 2 décadas, en algunos lugares de Europa y Norteamérica, la ley proscribía el matrimonio entre los enfermos, mientras que en Asia aún se obstaculiza. Por otro lado, se proponía la esterilización al paciente con epilepsia y se le negaba el acceso a restaurantes, teatros, centros recreativos y edificios públicos. También se afrontan dificultades laborales y sociales.
En África la epilepsia se percibe como una enfermedad infecciosa, por lo que el paciente es aislado por completo de la comunidad. En este continente perviven hipótesis demonológicas, ya que, en muchos lugares se continúan practicando exorcismos para expulsar espíritus o demonios, mientras que, en Asia, la epilepsia se valora como un karma o castigo que procede de fuerzas oscuras y desconocidas.
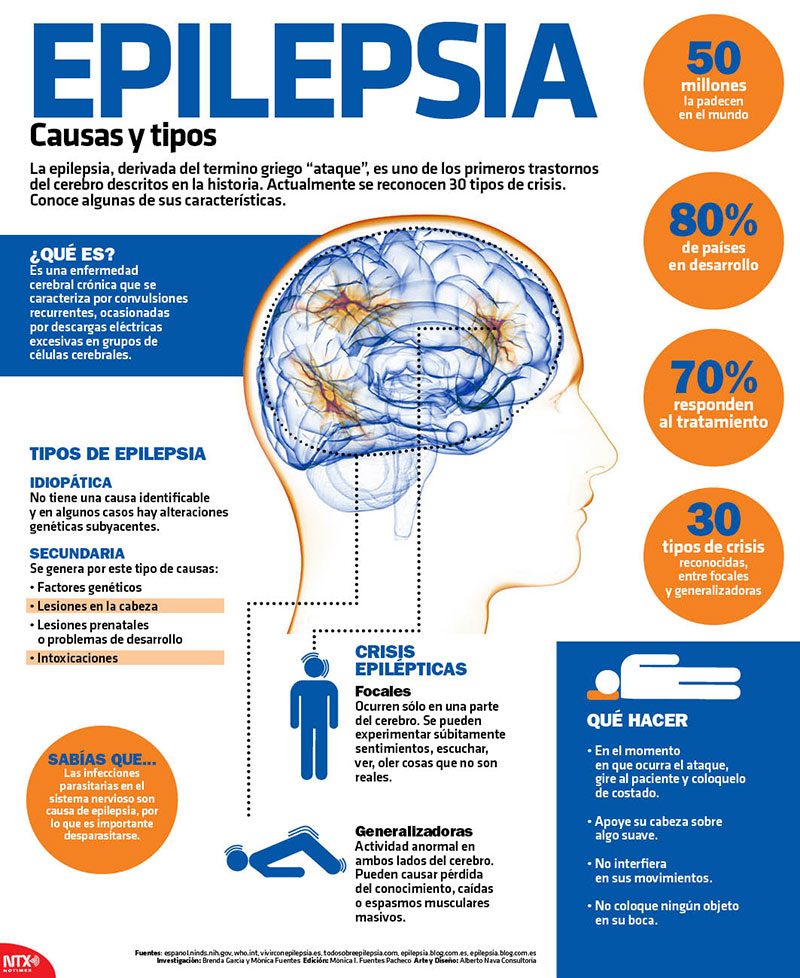
Como puede apreciarse la situación del paciente con epilepsia en el mundo se caracteriza por el predominio de criterios erróneos y estigmas que se formaron en épocas anteriores pero que lamentablemente de una forma u otra se mantienen, haciendo difícil su adaptación psicosocial. Si se suma el inhumano encarecimiento del tratamiento y que según estadísticas de la OMS solo 1 de cada 4 pacientes tiene acceso al mismo, se puede apreciar el difícil contexto en que viven casi 50 millones de personas en todo el mundo.
La situación en América Latina es crítica ya que la tasa de epilepsia en muchos de estos países es más elevada que la media mundial. Se debe en primer lugar a que se trata de una zona endémica de cisticerco, parásito que se adquiere por el consu- mo de carne de cerdo sin suficiente cocción y cuyas larvas eligen el encéfalo como lugar idóneo para su enquistamiento y crecimiento provocando generalmente epi- lepsia. Los trastornos perinatales en lugares donde no hay condiciones higiénico sanitarias ni atención especializada que garantice el estado para millones de personas que viven en la más extrema pobreza y la frecuencia de los accidentes, enfermedades infecciosas y otras causas conocidas de epilepsia, contribuyen a incrementar la incidencia de esta enfermedad en este continente. También es común la discriminación para obtener empleo y la marginación del paciente en edad escolar.
Muchos de los pacientes latinoamericanos no tienen acceso a la medicación moderna por razones económicas lo que hace que el descontrol de las crisis marque una tendencia al deterioro progresivo. Es evidente que en todo el mundo predominan los factores psicosociales adversos al paciente con epilepsia, y esto ha determinado que la OMS, con el apoyo de organizaciones no gubernamentales haya lanzado la campaña denominada “Sacando la epilepsia de las sombras” y haya divulgado el hecho de que de las 3 enfermedades estigmatizantes que hace apenas 30 años no podían mencionarse (cáncer, lepra y epilepsia), la epilepsia es, en la actualidad, la afección que mantiene mayor vigencia en ese sentido y causa más estragos a la dignidad del paciente.
Esta realidad valora la necesidad de crear procedimientos interventivos que rompiendo esquemas biologicistas tradicionales ofrezcan alternativas de tratamien- to que permitan superar la situación descrita. Se trata ante todo de un reto ético y humano al que los integrantes del equipo básico de salud han sido convocados.
Tomado de SNC PHARMA
















Compártenos tu opinión